L’imagerie
J.-F. Lapray, A. Ruffi on
et J.-P. Pracros
2. Explorations en
coupes
2.1. Ếchographie
L’echographie du bas
appareil urinaire masculin,
en dehors
d’une
etude repetitive isolee et rapprochee
du residu
postmictionnel, doit toujours
comprendre
l’etude
des reins (et un balayage rapide
de la cavite
en
repletion moderee et du residu postmictionnel
et de la
prostate par voie endorectale.
2.1.1. Les reins
Ils sont
explores, comme la vessie, avec une sonde
de 3,5
MHz. L’examen
apprecie le diametre
bipolaire
et l’epaisseur
parenchymateuse, recherche
une
dilatation pyelocalicielle (et en particulier
chez le
jeune, en cas d’incontinence, une
dilatation
isolee d’un
pyelon superieur pouvant
correspondre
a un abouchement ureteral ectopique),
des
lithiases, tout syndrome tumoral et la
verifi
cation du caractere liquidien pur des kystes,
ainsi qu’une anomalie perirenale.
En cas de dilatation
ureterale
complete, l’uretere est generalement
assez
facilement suivi jusqu’a la croisee des
vaisseaux
iliaques, la portion juxta-vesicale est visible
par voie
percutanee pelvienne et les derniers
centimetres,
ainsi que le meat ureteral, sont tres
bien
analyses par voie endorectale. Il convient
bien sur
de s’assurer
de l’absence
de surdistension
vesicale
concomitante d’une hyperdiurese qui
peut, a
elle seule, engendrer une distension des
cavites
renales.
2.1.2. La vessie
La vessie
est exploree par voie sus-pubienne avec
une
repletion correspondant a un besoin normal
d’uriner, c’est-a-dire qu’il n’y a pas eu de besoin
contrarie
avant l’examen
ou pire une hydratation
identique
a celle
chez la
femme. La valeur de la mesure
du residu
postmictionnel est au prix d’une bonne
formation
de la personne donnant les rendez-vous.
Le residu
est evalue, apres passage aux toilettes,
en
mesurant le plus grand diametre sagittal puis
antero-posterieur
(orthogonal au precedent) sur
une coupe
sagittale mediane et la plus grande largeur
sur une
coupe axiale. La formule de l’ellipsoide
est appliquee
(produit des 3 diametres x 0,55).
Le residu
est souvent calcule par l’appareil.
Avant la
vidange, la vessie est analysee pour son
contenu
(liquidien pur ou non), la paroi (fi ne ou
epaissie,
reguliere ou asymetrique), la recherche
d’une tumeur ou d’une lithiase, la presence
de
diverticules
(mesure du volume diverticulaire
avant et
apres miction s’il existe un diverticule
volumineux),
l’existence
d’une
empreinte prostatique.
Les bas
ureteres et les meats sont explores,
de meme
que l’atmosphere
perivesicale et les organes
de
voisinage.
2.1.3. ةchographie endorectale
L’examen est eff ectue avec
une sonde > 7,5 MHz,
avec un
balayage axial et sagittal de la prostate
et de l’ensemble des structures
periprostatiques,
apres un
toucher rectal (TR) qui est obligatoire.
Le volume
prostatique est obtenu par le produit
multiplie
par 0,55 de la plus grande hauteur, de
la plus
grande epaisseur (orthogonale a la hauteur)
sur une
coupe sagittale et de la plus grande
largeur
sur une coupe axiale, ou par un calcul
automatise
de l’appareil
(fi g. 2).
La
morphologie globale de la glande est appreciee
et en
particulier sa symetrie. La capsule prostatique
est
absente a l’apex. L’echographie permet
de
retrouver l’anatomie zonale.
La zone
centrale ne se diff erencie pas de la zone
peripherique
chez le jeune (fi g. 2).
La zone de
transition (ZT), qui n’est pas detectable
chez l’adulte tres jeune, est
analysee sur son
caractere
homogene, la presence de kystes de
retention
et son volume peut etre mesure de la
meme
maniere que celui de la prostate (fi g. 3).
Le col
vesical normalement en V avec une symetrie
des 2
bords est souligne par un aspect
hypoechogene
triangulaire dans le plan axial et
sagittal,
accentue par la terminaison de la voie
genitale.
Le col est modifi e en cas d’hypertrophie
du lobe
median avec un refoulement de la levre
posterieure
visible sur les coupes sagittales, et, a
un stade
plus evolue, avec une protrusion intravesicale
de celui-ci.
La zone
peripherique (ZP) est balayee
|
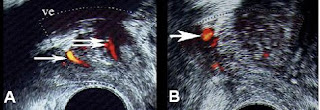
Fig.
2 - ةchographie endorectale. Prostate normale d’environ
17
cc chez un homme jeune de 22 ans.
La
coupe axiale oblique au niveau de la base près du col vésical
(A),
et la coupe sagittale (B) montrent l’absence de diff érence
d’échogénicité
entre la zone centrale et la zone périphérique
de
la prostate qui est isoéchogène, l’aspect hypoéchogène de la
région
cervicale (C) avec le sphincter «lisse» en continuation
avec
la paroi vésicale (pv) auquel fait suite l’urètre prostatique,
mal
discernable (fl éches). Les veines du plexus de Retzius sont
abondantes
en avant de la prostate (v). Vessie: ve.
|
soigneusement
a la
recherche d’un nodule hypoechogene a
correler
au contexte (age, antecedents personnels
et
familiaux, TR, dosage du PSA serique), dans la
mesure ou
les lesions ne sont pas specifi ques. Les
plages
hyperechogenes, en particulier cuneiformes,
orientent
vers des sequelles fi bro-infl ammatoires
et les
calcifi cations sont compatibles avec
des
sequelles de prostatite chronique.
L’apex est au contact du
sphincter strie qui se
prolonge a
la face anterieure de la prostate par le
stroma fi
bromusculaire qui est epais et represente
un tiers
du volume prostatique avant le developpement
de l’HBP (4).
Le
sphincter strie est hypoechogene, circulaire ou
arciforme
anterieur et lateral, souvent decrit en
forme d’omega (fi g. 4). Des
etudes en 3D montrent
l’occlusion de l’uretre membraneux, lors de
la
contraction du sphincter, et la distance entre
la face
dorsale de l’uretre et le sphincter peut etre
mesuree
(5).
Au-dessus
de la base prostatique, les 2 vesicules
seminales,
de forme oblongue, sont hypoechogenes
avec une
epaisseur < 15 mm. En
dedans des
vesicules seminales, sur les coupes
axiales,
les ampoules deferentielles apparaissent
comme 2
images ovalaires a la paroi epaisse et
les coupes
sagittales obliques permettent de
suivre la
partie inferieure des canaux deferents
sur
plusieurs centimetres. Les confl uents vesiculo-
deferentiels
ont la forme d’un triangle
hypoechogene
sur les coupes parasagittales et
frontales,
penetrant dans la zone centrale pour
donner les
canaux ejaculateurs hypoechogenes,
parfois
visibles jusqu’au veru montanum arrondi,
hypo
echogene et median. L’examen en Doppler
couleur
permet le reperage des pedicules neurovasculaires,
ainsi que
des vaisseaux intraprostatiques
(branche
uretrale, branche bordant les canaux
ejaculateurs)
et l’analyse
des vaisseaux de la
ZT
hypervasculaire par rapport a la ZP (fi g. 5).
La vessie,
les meats ureteraux et les terminaisons
ureterales
sont explores.
2.1.4. L’urètre antérieur
La
technique est sensiblement identique a celle
de l’uretrographie retrograde,
avec une sonde de
Foley dont
le ballonnet est gonfl e dans la fossette
naviculaire
raccordee a un ballon de perfusion de
serum
isotonique, en prenant garde d’eviter des
bulles d’air. La verge est
positionnee sur le pubis,
permettant
l’examen
de l’uretre
anterieur par sa
face
ventrale, avec une sonde de 7,5 a 10 MHz,
puis la partie
proximale de l’uretre anterieur est
examinee
par voie transscrotale et perineale (6,7).
L’uretre apparait comme une
structure tubulaire
anechogene
cernee par la fi ne ligne hyperechogene
de la
muqueuse et entouree par les corps
caverneux
et le corps spongieux d’echogenicite
moderee.
L’avantage de l’echographie sur les
explorations
radiologiques
est de mesurer plus precisement
la
longueur de la stenose et surtout d’apprecier
l’importance de la fi brose
peristenotique (7, 8).
2.2. Tomodensitométrie
Le scanner
n’est
pas realise frequemment dans le bilan
des
incontinences urinaires, en dehors des traumatismes
et des
bilans d’extension
des tumeurs.
2.2.1. Vessie
La vessie
peut etre etudiee avant, pendant, puis
apres
injection de produit de contraste a l’issue
de la
phrase excretoire ou lors d’un uroscanner
avec
hyperdiurese et benefi cie de reconstructions.
La paroi
est visible d’environ
3 a 4 mm d’epaisseur, avec un
rehaussement
lors de l’injection, sans diff
erenciation des differentes
tuniques.
La paroi peut etre consideree
comme
epaissie si elle mesure plus de
5 mm en
repletion (9). L’analyse porte sur le
contenu,
la paroi, les meats et les ureteres pelviens,
ainsi que
sur l’atmosphere
perivesicale et
recherche
des anomalies endoluminales, une paroi
de lutte,
des diverticules, des signes d’extension
d’une tumeur, une fi stule,
etc.
2.2.2. Prostate
Le scanner
n’a
que peu d’indications en dehors
de cas
particuliers et du bilan d’extension ganglionnaire
des
cancers.
2.2.3. Urètre
L’interet se trouve surtout
dans le bilan initial des
traumatismes
avec fractures du bassin, l’appreciation
des fi
stules au temps excretoire et de l’extension
des
tumeurs. Certaines tentatives de scanners
pendant la
miction ont ete eff ectuees (3).
2.3. IRM
L’avantage de l’IRM est de pouvoir
visualiser en
un seul
examen la vessie, la prostate et l’uretre et
tous les
tissus environnants.
2.3.1. Vessie
L’IRM specifi quement
vesicale comprend, outre
un
balayage axial T1 du pelvis, des sequences T2
dans les 3
plans de l’espace ou au moins 2 plans
orthogonaux
par rapport a une eventuelle lesion
focalisee
et eventuellement, en cas de processus
pathologique
evolutif, une sequence dynamique
T1 avec
plusieurs passages en echo de gradient
2D ou 3D
avec saturation de graisse apres injection
intraveineuse
de produit de contraste.
La paroi
vesicale est en signal intermediaire T1 et
en
hyposignal T2. La rupture de la bande d’hyposignal
T2 est
consideree comme un signe fi able
d’extension a la couche
musculaire profonde par
la tumeur.
L’analyse suit la meme
methode que lors de la
tomodensitometrie.
2.3.2. Prostate
L’IRM specifi quement
prostatique comprend,
outre un
balayage axial T1 du pelvis, des sequences
T2 dans
les 3 plans de l’espace, avec l’interet
majeur d’une antenne endorectale
pour les
sequences
T2. L’utilisation
de sequences dynamiques
T1, avec
plusieurs passages en echo de
gradient
2D ou 3D apres injection intraveineuse
de produit
de contraste, ou la spectroscopie sont
reservees
a la recherche d’un foyer neoplasique
apres
plusieurs series de biopsies negatives.
En T1, la
prostate est homogene, en hyposignal
modere,
proche des muscles stries, avec un aspect
voisin de
celui observe en tomodensitometrie,
c’est-a-dire sans l’anatomie zonale (fi g. 6).
En T2, la
zone peripherique est en hypersignal,
cernee en
sa peripherie par la capsule prostatique
en
hyposignal, mieux visible sur les sequences endorectales.
La zone
centrale, visible a la base chez
l’adulte jeune, en
hyposignal et s’involuant avec
l’age, est comprimee par le
developpement de la
zone de
transition. Le sphincter lisse du col vesical
est en
hyposignal franc. Le stroma fi bromusculaire
anterieur
est vide de signal (4) (fi g. 7).
La lumiere
des canaux ejaculateurs, mieux visible
sur les
coupes axiales, est en hypersignal, de
meme que
les confl uents vesiculo-deferentiels
parfois
apprecies dans leur totalite sur les coupes
frontales.
La lumiere des vesicules seminales est
Fig. 8 - Coupes axiales T2 avec antenne endorectale au niveau
|
de l’apex prostatique (A) et en dessous (B).
L’apex (A) est visible en hypersignal sans capsule périphérique,
cerné latéralement par le muscle pubo-rectal (pr). Noter
les connexions du sphincter strié (fl èche) qui entoure l’urètre
avec le puborectal.
|
en
hypersignal, cernee par l’hyposignal des cloisons
et de la
paroi. Les pedicules neurovasculaires,
en
hyposignal T1 dans la graisse en hypersignal,
se
trouvent en situation postero-laterale au niveau
de la base
et de l’apex,
tandis que les plexus
veineux
periprostatiques sont visibles en avant et
lateralement
dans la graisse periprostatique.
2.3.3. Urètre
Il est
necessaire de fi xer la verge sur la paroi pelvienne
anterieure
sans torsion et en position strictement
mediane a
l’aide
de coussins et de ruban
adhesif. L’injection uretrale de
serum isotonique
(qui
necessite la mise en place d’une sonde de
Foley avec
le ballonnet dans la fossette naviculaire)
ou de gel
avec obturation du meat apparait
necessaire
pour accentuer la visibilite de la
lumiere de
l’uretre
anterieur, en particulier en cas
de stenose
ou de lesion traumatique (3, 10, 11).
Des
sequences peuvent etre realisees pendant la
miction,
apres remplissage par le catheter de cystostomie
suprapubienne
(10).
Des
sequences T1, avant et parfois apres injection
de produit
de contraste, et T2 sont eff ectuees. Les
sequences
T2 sont realisees dans les 3 plans de
l’espace, en particulier
dans le grand axe de l’uretre
pour l’uretre anterieur, avec un
ajustement
oblique en
fonction de la position de la verge.
Urètre
postérieur
La partie
initiale de l’uretre prostatique est rarement
visible si
une sonde de Foley n’est pas mise
en place
(11). A la partie moyenne de la prostate,
l’uretre apparait en
hypersignal T2.
L’uretre membraneux est
visible sur les coupes
axiales
T2, avec l’anneau en hyposignal du
sphincter
strie entourant la muqueuse uretrale
en
hypersignal (fi g. 8). Les coupes coronales
T2
montrent le sphincter a la fois au-dessus et
au-dessous
du hiatus forme par les elevateurs de
l’anus de part et d’autre, de forme
cylindrique
ou
legerement trapezoidale. Il vient au contact
par sa
partie inferieure avec les bulbes du corps
spongieux.
La longueur de l’uretre membraneux
mesuree
sur les coupes sagittales et coronales est
voisine de
2 cm (12).
Urètre
antérieur
L’uretre bulbaire apparait
comme une structure en
hyposignal
T2 au milieu du corps spongieux en
hypersignal,
tandis que la portion distale de l’uretre
anterieur
est mal visible en l’absence d’opacifi
cation
endoluminale (11).
2.3.4. Rachis et moelle
L’examen comprend des
sequences sagittales ponderees
en T2, T1
et axiales T2, eventuellement
completees
par des coupes sagittales et/ou axiales
ponderees
en T1, apres injection de produit de
contraste
si une anomalie est mise en evidence
sur les
sequences precedentes.
L’examen peut etre complet
de C0-C1 jusqu’a
la
charniere lombo-sacree (cone medullaire en
T12-L1).
La moelle
est en hyposignal T2 homogene, ainsi
que le
cone, et en isosignal T1, entouree par
l’hypersignal T2 du LCR.
On
recherchera des lesions, intracanalaires ou
extra
medullaires, des anomalies congenitales
(moelle
attachee, lipome), des sequelles posttraumatiques,
des
lesions discales (hernie, canal lombaire
etroit),
des lesions d’arachnoidite.






Commentaires
Enregistrer un commentaire