L’imagerie (3. Imagerie des mécanismes de l’incontinence urinaire chez l’homme)
Le mécanisme de l’incontinence urinaire est rarement
isolé et souvent multifactoriel. L’imagerie
n’en apprécie qu’un aspect qui doit bien sûr être
interprété à la lumière de la clinique et des autres
explorations paracliniques, en particulier le bilan
urodynamique (BUD).
3.1. Capacité vésicale réduite
3.1.1. Petite vessie organique ou
fonctionnelle
La réduction signifi cative de la capacité vésicale
peut être organique ou fonctionnelle. Elle peut
engendrer une pollakiurie avec des besoins impérieux
allant jusqu’aux fuites.
La méthode d’imagerie la plus simple pour mesurer
la capacité vésicale est l’échographie. Le résultat
peut être obtenu de la même façon en IRM
en utilisant les mesures sur une coupe sagittale
et une coupe axiale, voire en tomodensitométrie
avec une coupe axiale et des reconstructions sagittales.
L’estimation du volume vésical sur des
clichés radiologiques conventionnels est souvent
imprécise et parfois source d’erreurs.
Fig. 9 - Vessie hyperactive. UCRM: cliché mictionnel.
Pollakiurie majeure avec impériosités mictionnelles allant
jusqu’aux fuites malgré une résection transurétrale prostatique.
L’image, par elle-même, ne permet pas de suggérer
l’hyperactivité vésicale, qui ne peut être évoquée que par les
signes fonctionnels observés pendant l’examen: la capacité est
modeste (250 cc du fait de besoins impérieux majeurs) avec
des signes de lutte et un résidu postmictionnel d’environ 50 cc.
L’imagerie est utile pour confi rmer l’absence d’obstacle sousvésical
: ni au niveau de la loge de résection qui est large, ni
en aval.
Fig. 10 - Vessie hyperactive. UCRM : (A) et (B) clichés rétrogrades
de remplissage.
(A) Aspect normal de l’urètre postérieur et du col vésical.
(B) Toujours pendant la phase rétrograde, chez le même patient,
surviennent des contractions vésicales spontanées, alors
que la vessie est encore très peu remplie. L’aspect évoque une
hyperactivité vésicale. Noter la paroi vésicale de lutte, la dysectasie
du col avec la saillie du lobe médian. Noter aussi la
distension de l’ensemble de l’urètre d’aval, avec un refl ux
dans les glandes de Cowper et les glandes prostatiques, liée à
l’hyperpression dans un système clos (le ballonnet de la sonde
de remplissage est en place).
De nombreuses pathologies (cystite chronique
pouvant répondre à de nombreuses étiologies,
cystite interstitielle qui est plus fréquente chez
la femme, vessie radique, insuffi sance rénale sous
dialyse, etc.) peuvent être responsables d’une réduction
de la capacité vésicale et les aspects sont
peu spécifi ques : paroi épaissie, parfois pseudotumorale,
parfois diverticulaire, avec parfois sténose
méatique et/ou refl ux vésico-urétéral. La
cystectomie partielle et les suites immédiates de
chirurgie vésico-prostatique après retrait de la
sonde à demeure sont responsables d’une réduction
de capacité.
Le rôle de l’imagerie est modeste dans l’hyperactivité
vésicale (fi g. 9). Il est parfois possible de saisir
une contraction « non volontaire » du détrusor,
par exemple lors de la 1re phase de remplissage de
l’UCRM qui doit conduire à la réalisation d’un
bilan urodynamique, si celui-ci n’a pas déjà été
eff ectué (fi g. 10). C’est bien l’avantage de la vidéo-
urodynamique de pouvoir coupler l’imagerie
et les enregistrements manométriques. L’hyperactivité
vésicale s’accompagne volontiers chez
le sujet âgé d’une contraction vésicale défi ciente
avec un résidu postmictionnel signifi catif (13).
L’imagerie (associée à l’endoscopie) participe surtout
à la mise en évidence d’une cause, parmi les
nombreuses étiologies possibles :
– pathologie vésico-urétrale (infection urinaire,
obstacle urétral, lithiase ou tumeur) ;
– pathologie de voisinage (fécalome, etc.) ;
– pathologie neurologique (sclérose en plaques,
accident vasculaire cérébral, démence, maladie
de Parkinson, myélopathies, etc.) ;
– intervention chirurgicale préalable.
Mais parfois l’hyperactivité apparaît idiopathique.
3.1.2. Imagerie des traitements
À côté de la neuromodulation et des injections
de toxine botulinique, les traitements chirurgicaux
vont de la cystoplastie d’agrandissement aux
dérivations urinaires.
Neuromodulation
La mise en place du système est eff ectuée sous scopie
télévisée. Les clichés d’ASP permettent la surveillance
de la position du boîtier et des électrodes.
Le système doit être désactivé avant une IRM.
Injections de toxine botulinique
Outre la mesure du résidu postmictionnel (échographie),
l’imagerie (cystographie rétrograde) vérifi
e la disparition ou l’absence de refl ux vésicourétéral.
Cystoplastie d’agrandissement,
dérivations urinaires
Les contrôles et les éventuelles complications des
montages bénéfi cient de l’échographie (mesure
de la capacité, du résidu et appréciation de l’importance
du mucus intravésical ou de lithiases),
ainsi que de la cystographie et des explorations
en coupes (TDM, IRM) en cas de complications
(fi stules, sténose d’anastomose) avec parfois des
gestes de radiologie interventionnelle (9).
3.2. Fuites par regorgement
Les fuites par regorgement ne s’observent plus
guère dans nos pays du fait d’une prise en charge
plus précoce de la pathologie responsable où
l’HBP se situe au 1er rang.
3.2.1. Diagnostic
Le diagnostic est fait par la mesure du résidu
postmictionnel où l’échographie a le 1er rôle, par
sa simplicité et son coût, sur les autres techniques
d’imagerie qui montrent cependant le résidu. Il
est évidemment nécessaire de vérifi er l’aspect des
cavités rénales à la recherche d’une dilatation
urétéro-pyélocalicielle.
La paroi vésicale généralement de lutte, parfois
diverticulaire, voire avec un diverticule très volumineux
se vidangeant après miction et responsable
d’un résidu, contenant parfois des lithiases
de stase ou un sédiment, ne présente pas de
caractère spécifi que lors des diff érents examens
d’imagerie.
L’incontinence par regorgement (« overfl ow »
des Anglo-Saxons) a été évoquée comme une variante
de l’incontinence par besoins impérieux,
quand la pression intravésicale devient périodiquement
supérieure à la pression urétrale, mais
chez un patient incapable de vider correctement
sa vessie (14).
L’incontinence par regorgement peut être due à
un détrusor hypoactif ou acontractile, qui peut
être secondaire à un obstacle sous-vésical, un
traitement médicamenteux, un défi cit en vitamine
B 12, un fécalome, des lésions neurologiques
(diabète, lésion médullaire) ou dans les suites
d’une chirurgie pelvienne élargie. L’obstruction
sous-vésicale est le plus fréquemment en rapport
avec l’HBP, parfois avec une sténose urétrale ou
un cancer prostatique (14).
3.2.2. HBP
Imagerie conventionnelle
Sur les clichés d’urétrographie rétrograde et surtout
sur les clichés mictionnels, l’HBP est responsable
d’un allongement et d’un laminage
de l’urètre prostatique, mesuré facilement par
l’allongement de l’urètre sus-montanal normalement
< 15 mm et qui refl ète surtout l’adénome
des lobes latéraux. L’hypertrophie du lobe médian
se traduit au début par une saillie de la lèvre
postérieure du col vésical qui devient dysectasique
en miction, et quand il est plus volumineux
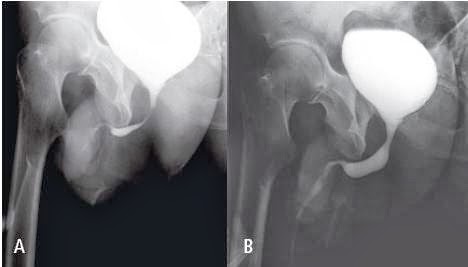
Fig. 11 - Hypertrophie du lobe médian.
(A) ةchographie endorectale. La coupe sagittale montre bien
l’hypertrophie du lobe médian (LM) qui refoule et étrangle le
col vésical. L’urètre prostatique est visible (fl èches).
(B) UCRM. Le cliché mictionnel objective la sténose cervicale
et sous-cervicale liée au lobe médian, qui est associé à une
hypertrophie des lobes latéraux responsable du laminage de
l’urètre prostatique. Noter la vessie de lutte.
Fig. 12 - Sténose de l’urètre antérieur.
(A) UCRM, cliché rétrograde. Sténose de l’urètre antérieur
(fl èche).
(B) échographie de l’urètre antérieur, la plaque de fi brose
hyperéchogène est visible (fl èches) au contact du liseré hyperéchogène
de la paroi urétrale.
par une lacune de la paroi vésicale soulevant et
étranglant la partie postérieure du col quand il
réalise une protrusion endoluminale (fi g. 11).
Échographie
Le volume de l’HBP peut être mesuré avec la
même méthode que pour la volumétrie de la
prostate globale, en mesurant les 3 axes de la zone
de transition séparée de la zone périphérique par
la capsule chirurgicale hypoéchogène.
L’hypertrophie de la zone de transition est le plus
souvent hétérogène, sans corrélation d’échogénicité
avec le type conjonctivo-musculaire ou glandulaire
de l’hyperplasie, avec parfois des nodules
supracentimétriques rencontrés plus fréquemment
dans les prostates volumineuses (4). Elle peut
être asymétrique avec une désaxation de l’urètre.
L’hypertrophie du lobe médian correspond au
développement des glandes périurétrales, cernées
par le sphincter lisse hypoéchogène et donc à
développement supérieur, déjà apprécié par voie
sus-pubienne par la saillie vésicale endoluminale
qu’il provoque en arrière du col vésical. Le Doppler
couleur montre un aspect hypervasculaire de
la zone de transition contrastant avec le caractère
hypovasculaire de la zone périphérique (4).
IRM
Les séquences T2 montrent le signal hétérogène
de la ZT (en T1, il n’y a pas d’anatomie zonale),
d’autant plus en hypersignal que le contingent
glandulaire est important (4) (fi g. 7). Les nodules
sont bien visibles, de même que les kystes de
rétention en hypersignal T2. Les 3 plans de l’espace
sont utiles, mais les coupes sagittales sont
bien sûr adaptées à l’étude du lobe médian.
3.2.3. Sténose urétrale
Les sténoses de l’urètre antérieur sont dues à une
cicatrice fi breuse en rapport avec la prolifération
de collagène et de fi broblastes qui peut s’étendre
au corps spongieux et aux structures adjacentes
(15). Les causes les plus fréquentes sont les séquelles
d’infection (en particulier urétrite gonococcique),
traumatiques (chute à califourchon et
surtout iatrogènes par un cathéter à demeure ou
une instrumentation endoscopique).
L’urétrographie rétrograde est la méthode habituelle
pour mettre en évidence les sténoses de
l’urètre antérieur et précise le siège, la longueur,
le nombre et le degré de la ou des sténoses (fi g.
12). Plusieurs incidences sont nécessaires pour
dégager au mieux la sténose dans sa plus grande
longueur.
Mais plusieurs études échographiques comparatives
montrent que la longueur de la sténose
bulbaire, et surtout l’importance de la fi brose
périurétrale qui peut modifi er le geste chirurgical,
sont appréciées de façon plus fi able qu’en
radiologie (6, 7, 8, 15). Bien que les séries rapportées
soient modestes, l’IRM présente les
mêmes avantages que l’échographie sur l’urétrographie.
Le segment sténosé apparaît en
hyposignal T2, en isosignal T1, avec un rehaus-
sement modéré de la zone de fi brose du corps
spongieux après injection de produit de contraste,
tandis que le corps spongieux normal présente
un important rehaussement (3, 10, 15). L’utilisation
d’un marquage de la lumière urétrale permet
la visualisation des fi stules urétrales. L’examen
permet en outre de montrer les éventuelles lésions
associées : déplacement prostatique, fi stule
vésicale, etc. (10).
Pour les sténoses post-traumatiques de l’urètre
postérieur, l’urétrographie à la fois antégrade et
rétrograde est nécessaire, et la tomodensitométrie
avec reconstructions ou surtout l’IRM deviennent
des examens recommandés (3, 15).
Les diverticules congénitaux sont rares et les
urétrocèles (collet large avec une origine traumatique
et/ou infectieuse et/ou lithiasique sur
sténose) sont surtout fréquentes chez les patients
neurologiques.
L’UCRM permet le contrôle des urétroplasties,
ainsi que des interventions prostatiques (résection,
adénomectomie). Les loges de résection ont
des tailles et un aspect très variables (résection
incomplète, récidive adénomateuse, sclérose de
la loge). L’opacifi cation des canaux glandulaires
n’est pas rare. L’échographie transrectale permet
de mesurer le volume de la coque.
3.3. Lésions sphinctériennes
Elles peuvent s’observer au cours de toutes les interventions
venant au contact du sphincter strié,
en particulier la résection transurétrale prostatique,
avec un risque majeur pour la prostatectomie
radicale (PR).
3.3.1. Prostatectomie radicale (PR)
L’incontinence urinaire totale après PR survient
chez 0 à 17 % des patients et l’incontinence urinaire
d’eff ort chez 0 à 35 % des patients (16).
UCRM
Après prostatectomie radicale, il existe évidemment
une disparition de l’empreinte prostatique
au niveau de l’urètre postérieur avec un aspect
évasé du néocol dont les berges sont symétriques
et l’empreinte du sphincter strié reste bien visible
sur les clichés rétrogrades et mictionnels (fi g. 13).
Il convient de rechercher une anomalie : sténose
ou aspect irrégulier de l’anastomose, avec parfois
persistance d’une image d’addition périanastomotique
dans les mois suivant l’intervention.
L’opacifi cation urétrale immédiate dès la mise
en position debout après la réplétion vésicale,
sans eff ort de miction, confi rme l’incontinence,
et il est prudent dans les incontinences majeures
de ne retirer la sonde de remplissage qu’au dernier
moment avant les clichés mictionnels, voire
d’utiliser une pince à verge, afi n d’avoir le temps
de réaliser des clichés corrects (fi g. 14).
Échographie
En échographie transrectale, la zone de prostatectomie
radicale ne se traduit que par un épais-
Fig. 13 - UCRM après prostatectomie radicale chez un patient
sans incontinence urinaire.
En A, cliché rétrograde, l’empreinte du sphincter strié est visible
et l’urètre postérieur est raccourci. En B, cliché mictionnel,
l’anastomose est d’aspect normal avec un urètre postérieur en
forme d’entonnoir.
A B
Fig. 14 - UCRM après prostatectomie radicale. Incontinence
urinaire majeure.
(A) Debout, sans eff ort de miction, il existe une opacifi cation
urétrale anormale, malgré les eff orts de retenue du patient.
(B) En miction, il n’existe pas d’anomalie visible de l’anastomose
ou de sténose d’aval, et le cliché ne se diff érencie pratiquement
pas de celui d’un patient continent après prostatectomie
radicale.
Fig. 15 - ةchographie endorectale après prostatectomie radicale
en coupe sagittale (A) et axiale (B).
La coupe sagittale (A) montre l’absence d’anomalie au niveau
de l’anastomose qui n’est pas visible et montre le sphincter strié
(fl èche). La coupe axiale (B) objective l’aspect symétrique de
la loge de PR, centrée par l’urètre (U) avec le sphincter et encadrée
par les faisceaux pubo-rectaux de l’élévateur de l’anus
(PR). Ve : vessie.
sissement du néocol et des parois de l’urètre au
niveau de l’anastomose, au-dessus du strié. Il
convient de rechercher une anomalie de voisinage
(tissu résiduel ou récidive, collection postopératoire)
(fi g. 15).
Les études des lésions du sphincter masculin
sont plus rares que celles de son équivalent féminin.
L’étude de Strasser et al. en échographie
transrectale 3D est en faveur d’une diminution
de la contraction du sphincter strié dans le groupe
de patients incontinents (après PR ou résection
endo-urétrale), comparativement au groupe
continent, en mesurant la distance entre la face
dorsale de l’urètre membraneux et le sphincter
strié (5). En outre, des lésions morphologiques
du sphincter sont décrites dans le groupe incontinent
à type de tissu cicatriciel ou d’atrophie
localisée avec une interruption des fi bres musculaires
(5). Toutefois, ces études décrivant des anomalies
morphologiques n’ont actuellement pas
d’incidence en pratique courante, contrairement
à l’étude échographique du sphincter anal.
IRM
L’aspect en IRM est superposable à celui qui est
visible en échographie (fi g. 16 et 17).
Plusieurs facteurs de pronostic favorable d’une
continence postopératoire ont été évoqués : préservation
d’une longueur fonctionnelle urétrale,
préservation des pédicules vasculo-nerveux, expérience
chirurgicale, absence de sténose anastomotique
et sujet jeune (Eastham) (16). Certains
facteurs de continence sont accessibles à l’imagerie
: longueur de l’urètre membraneux, épaisseur
des élévateurs de l’anus, fi brose périurétrale.
Fig. 16 - IRM après prostatectomie radicale puis radiothérapie.
Patient continent. Coupe sagittale T2 (A) et axiale T1 au niveau
du sphincter après injection de produit de contraste (B).
Le sphincter strié (S) est visible en hyposignal sous l’anastomose,
autour de l’urètre (U) que l’on voit cheminer sur la
coupe sagittale entre le corps spongieux (CS) et un corps caverneux
(CC). Noter les connexions entre le sphincter et le
faisceau pubo-rectal de l’élévateur de l’anus (PR) sur la coupe
axiale (B) ; le sphincter du canal anal (CA) est rehaussé par
l’injection de produit de contraste sur la coupe axiale (B).
Fig. 17 - IRM T2 avec antenne
endorectale chez un
patient de 71 ans, avec prostatectomie
radicale 3 ans
auparavant. Remontée progressive
du PSA à 1,20.
Les 3 coupes axiales descendantes
(A, B et C), la coupe
frontale (D) et la coupe sagittale
médiane (E) montrent la
fi brose en hyposignal au niveau de l’anastomose (an) qui se
diff érencie mal du sphincter strié en dessous (fl èche).
La longueur de l’urètre membraneux et la
forme de l’apex prostatique
Coakley et al., sur une série de 180 patients,
concluent que la longueur de l’urètre membraneux,
mesurée en préopératoire sur les coupes
frontales T2 d’IRM, avec antenne endorectale
(fi g. 7B), est signifi cativement associée à un retour
plus rapide de la continence après prostatectomie
radicale par un seul opérateur, indépendamment
de l’âge ou de la technique chirurgicale
(préservation des bandelettes vasculo-nerveuses)
(17). La longueur moyenne est de 14 mm (6 à
24 mm) et en fi xant, par exemple, un seuil à 12
mm, il existe 23 % d’incontinence à un an pour
les patients avec un urètre membraneux inférieur
ou égal à 12 mm, contre 11 % dans le cas
contraire. Bien que cette corrélation ne soit pas
retrouvée par Osman et al. sur une étude avec 30
patients, et après cystectomie radicale avec vessie
de remplacement (18), ces données sont en agrément
avec les études urodynamiques mesurant la
longueur fonctionnelle urétrale en postpératoire.
Et ce concept est soutenu et semble précisé par
l’étude de Lee et al..
Lee et al., sur une étude de 156 prostatectomies
radicales, montrent une corrélation signifi cative
entre la forme de l’apex prostatique étudiée
sur les coupes sagittales médianes T2 en IRM,
avec antenne endorectale, et le retour rapide (3
mois) à la continence (19). Le groupe possédant
un apex prostatique qui ne recouvre pas l’urètre
membraneux, en avant et/ou en arrière, ce qui
modifi e donc l’abord chirurgical du sphincter
strié, présente, comparativement aux autres
groupes, un retour précoce à la continence, alors
que la longueur de l’urètre membraneux ne fait
qu’approcher une valeur signifi cative. Il faut signaler
que dans cette étude les autres variables
– âge, volume prostatique, préservation des bandelettes,
score de Gleason, et largeur du bassin –
ne possèdent pas de valeur signifi cative pour un
retour précoce à la continence.
Les élévateurs de l’anus
Le sphincter strié n’est pas isolé, mais connecté
aux autres muscles pelvi-périnéaux (fi g. 7, 8, 16,
17). Song et al. soulignent le rôle des élévateurs de
l’anus et du diaphragme pelvien. Dans une étude
portant sur 94 patients, ils observent une corrélation
signifi cative entre d’une part l’épaisseur du
diaphragme pelvien (mesurée en préopératoire sur
des coupes sagittales T2 en IRM) et d’autre part
le rapport de l’épaisseur de l’élévateur de l’anus, et
le retour précoce à la continence (20).
Ces études semblent confi rmer, comme chez la
femme, le concept d’une unité fonctionnelle urétrale,
avec une unité sphinctérienne proximale
(col vésical et urètre sus-montanal) et une unité
distale (sphincter strié, musculature périurétrale
avec ses connexions squelettiques et fascias) (20).
Il est bien sûr nécessaire de signaler que ces études
reposent sur des examens eff ectués en préopératoire.
La fi brose périurétrale
Les rares études postopératoires trouvent une corrélation
entre l’incontinence et le degré de fi brose
périurétrale au niveau de l’urètre membraneux,
en hyposignal T2, mesurée en IRM avec antenne
pelvienne, sur des séries limitées sans étude IRM
préopératoire (21, 22). Les autres paramètres, en
particulier la longueur de l’urètre membraneux,
n’apparaissant pas signifi catifs.
3.3.2. Imagerie des traitements des lésions
sphinctériennes
Après l’échec de la rééducation pelvi-périnéale effectuée
en 1re intention, des procédés sont disponibles
pour traiter l’incontinence urinaire masculine,
en particulier après prostatectomie radicale :
injections périurétrales de produits visant à réaliser
une meilleure occlusion de la lumière urétrale, pose
de ballonnets périurétraux, de bandelette sousurétrale.
Enfi n, la thérapie cellulaire avec injection
de fi broblastes dans la sous-muqueuse urétrale
et de myoblastes dans le sphincter par voie
échoguidée reste en évaluation (23).
Injections périurétrales
Des produits comme le collagène ou le macroplastique
sont injectés dans les tissus périurétraux
près de l’anastomose vésico-urétrale par voie enhttp
Fig. 18 - Macroplastique. IRM endorectale, coupe axiale T1
avec saturation de graisse.
Nodules de macroplastique (fl èche) autour de la sonde à demeure
(u) injectés pour incontinence après prostatectomie radicale
ayant peu à peu entraîné une dysurie, puis une rétention
nécessitant un sondage permanent. Antenne endorectale (A).
doscopique (16). En IRM, les nodules de collagène
apparaissent bien limités, en hyposignal ou
en signal intermédiaire en T1 où ils se diff érencient
mal des tissus périurétraux. Ils sont aussi
en hyposignal ou signal intermédiaire T2, ce qui
permet de les diff érencier d’un nodule de récidive
au contact de l’anastomose, habituellement
en hypersignal T2 et avec un rehaussement après
injection de produit de contraste (16, 24). La
portion éventuellement située à la base du corps
spongieux est particulièrement visible et durablement
du fait de l’intense hypersignal T2 du corps
spongieux, alors que la portion périurétrale n’est
plus visible chez les 2 patients étudiés 10 mois et
25 mois après injection (24). L’hypothèse d’une
migration ou d’une biodégradabilité du collagène
a été évoquée et les résultats indiquent une effi
cacité décroissante avec le temps, ce qui semble
faire préférer actuellement d’autres produits qui
n’ont pas tendance à migrer comme le macroplastique
(23). Le macroplastique apparaît hyperéchogène
et en hyposignal T1 et T2 (fi g. 18).
Ballonnets périurétraux
Les ballons périurétraux ou adjustable continence
therapy (proACT™) consistent en 2 ballons en
silicone remplis d’un produit de contraste dilué
isotonique, placés de part et d’autre du col vésical
par voie périnéale. Des ports en titane (l’exploration
IRM est donc possible) reliés chacun au
ballon par une tubulure sont placés sous la peau
du scrotum pour permettre des ajustements du
volume contenu dans chaque ballon par ponction
percutanée à l’aiguille à tout moment après
la mise en place (25).
Les ballons sont bien sûr visibles sur les clichés
d’abdomen sans préparation (fi g. 19). Leur position
par rapport au col et à l’urètre peut être
précisée par les clichés mictionnels de cystographie,
l’échographie, en particulier transrectale, la
TDM et l’IRM (fi g. 20). Le liquide des ballons
est bien sûr en hyposignal T1 et hypersignal T2,
et une mince capsule de fi brose autour des ballons
a été décrite sur un suivi à 1 an (26). La mise
en place des ballons sous guidage échographique
par voie endorectale a été décrite (27). Elle semble,
en montrant tous les repères anatomiques
nécessaires pendant l’ensemble de la procédure,
être avantageuse, en termes de sécurité et de précision
de positionnement. En eff et la méthode
habituelle, sous guidage fl uoroscopique avec une
gaine de cystoscope, souff re en particulier de la
diffi culté des vues de profi l gênées par le bassin
osseux (27). Les complications, où l’imagerie a
Fig. 19 - Cliché sans préparation : ballonnets périurétraux
remplis de produit de contraste, en bonne position avec cure
de l’incontinence urinaire après prostatectomie radicale.
Fig. 20 - IRM endorectale, coupe T2 sagittale chez une femme
de 52 ans avec incontinence urinaire permanente et antécédents
de 2 bandelettes sous-urétrales successives avec exérèse
et lambeau de Martius pour fi stule urétrovaginale, d’injection
de collagène. L’incontinence est totale : migration des ballonnets
(B) qui sont superposés.
son rôle, peuvent comporter, outre la perforation
vésicale ou urétrale, des érosions vésicales ou urétrales,
ou la migration de ballon.
Frondes ou bandelettes sous-urétrales (BSU)
Il existe encore une grande variabilité dans le type
des matériaux utilisés et dans le mode de fi xation
des BSU (25). Le cliché sans préparation peut
montrer les vis de fi xation (fi g. 21). L’échographie
endorectale, comme chez la femme l’échographie
endocavitaire, permet d’apprécier la position de
la bandelette au repos et en poussée dans le plan
axial et sagittal (fi g. 22). La cystographie mictionnelle
montre le calibre urétral au repos et en
miction (fi g. 22).
Les complications accessibles à l’imagerie sont
la rétention vésicale, l’érosion et les collections
périnéales.
Fig. 21 - Cliché sans préparation: contrôle du bon positionnement
bilatéral des 3 vis de fi xation (fl èches) d’une bandelette
Invance ™ sur les branches ischio-pubiennes
Fig. 22 - Bandelette Advance®, contrôle à 6 mois. Le résultat
fonctionnel sur une incontinence importante après prostatectomie
radicale est parfait.
(A) Cliché mictionnel d’UCRM : pas d’anomalie
(B) ةchographie endorectale sagittale, la bandelette hyperéchogène
est visible (fl èches).
Sphincter urinaire artifi ciel (SUA)
En cas d’échec des méthodes peu invasives, un
SUA est implanté et comprend un manchon
autour de la partie proximale de l’urètre antérieur,
une poire de commande dans le scrotum et
un réservoir en fosse iliaque reliés par des tubulures.
Les complications comportent la sténose et
l’atrophie urétrales sous le manchon, l’érosion du
manchon, une plicature de la tubulure, un dysfonctionnement
de la pompe, une migration de
la poire, et l’infection (16). L’imagerie est souvent
une des premières méthodes mises en oeuvre
en cas de complication avec d’abord des clichés
sans préparation.
Le cliché sans préparation doit comprendre
l’ensemble du mécanisme du SUA et nécessite
un centrage bas de type bassin, couvrant
les bourses, vérifi ant l’opacifi cation de
l’ensemble des composants et de la tubulure
qui ont été remplis de produit opaque (isotonique)
au moment de leur mise en place
(fi g. 23). L’opacifi cation et la vidange du manchon
périurétral peuvent être analysées.
Le sphincter doit être désactivé pour éviter une
lésion du sphincter lors du remplissage rétrograde
lors de l’UCRM. Si le sphincter n’est pas désactivé,
la perfusion ou l’injection rétrograde ne
se font que pendant des périodes d’ouverture du
sphincter, déclenchées par le patient, et sont interrompues
lorsque le sphincter se referme. Cela
implique une bonne coordination entre l’opéra-
Fig. 23 - Abdomen sans préparation. Sphincter urinaire artificiel.
Les tubulures (têtes de fl èche) relient les diff érents composants:
réservoir iliaque droit (R), la poire de commande intrascrotale
(C) et le manchon (m). En A, le manchon périurétral
(m) est rempli et vide en B. Noter en particulier, à gauche, la
projection extra-osseuse de certaines vis de fi xation (fl èches)
de la bandelette Invance™ préalablement posée et non fonctionnelle.
teur et le patient.
Les clichés mictionnels sont eff ectués lors des périodes
d’ouverture franche du sphincter par le patient
à qui on a expliqué de ne pas laisser les mains
sur les bourses aussitôt qu’il a appuyé sur la poire
scrotale. Si le dysfonctionnement du sphincter
n’est pas majeur, il est souvent utile de réaliser un
cliché debout en incidence de miction, mais sans
miction volontaire, pour apprécier la qualité d’occlusion
du sphincter à vessie pleine (fi g. 24). Le
passage du produit autour du manchon lors de la
cystographie traduit une érosion.
L’échographie peut vérifi er la parfaite sphéricité du
réservoir iliaque et la position du manchon autour
de l’urètre, ainsi que le résidu postmictionnel
(fi g. 24).
Le sphincter est visible en IRM. Les reconstructions
3D en IRM semblent permettre de visualiser
l’ensemble des composants du sphincter dans
le but d’une appréciation volumétrique (28)
Fig. 24 - Sphincter urinaire artifi ciel.
(A) Cliché debout avec réplétion vésicale. Le sphincter fermé
fonctionne bien, avec une occlusion complète (fl èche).
(B) ةchographie périnéale sagittale, le manchon est visible
autour de l’urètre.















Commentaires
Enregistrer un commentaire